14 à 20% de la population souffrira de l’épaule au cours de sa vie et la moitié présentera des pathologies de la coiffe des rotateurs. Généralement observée à partir de 50 ans, la rupture de la coiffe des rotateurs provient de l’usure naturelle des tendons de l’épaule. La chirurgie est incontournable dans le traitement de la pathologie. Heureusement, en France, la chirurgie de l’épaule se développe, notamment par l’arrivée de l’arthroscopie et de sociétés savantes dédiées (Société Française de Chirurgie de l’épaule, Société Française de Rééducation de l’épaule…).
ZOOM SUR LA PATHOLOGIE
STRUCTURE ANATOMIQUE
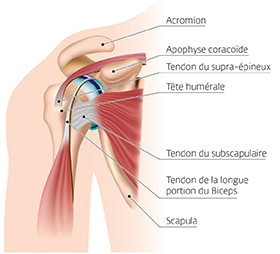
L’épaule est une articulation extrêmement mobile capable de réaliser des mouvements de grande envergure malgré la stabilité médiocre des structures qui la composent. La tête de l’humérus est faiblement emboitée dans une cavité située sur l’os de l’omoplate (glène).
DEFINITION DE LA RUPTURE DE LA COIFFE DES ROTATEURS
La coiffe des rotateurs désigne l’ensemble des tendons de l’épaule : le petit rond, le sous-épineux, le sus-épineux et le sous-scapulaire. Le nom de coiffe provient de leur emplacement : ils recouvrent la tête de l’humérus.
La rupture de la coiffe des rotateurs correspond à l’atteinte d’un ou plusieurs tendons au niveau de l’épaule et peut être partielle ou totale.
CAUSES
La cause principale est l’usure naturelle des tendons : elle touche 20% des personnes de plus de 65 ans et 50% de plus de 80 ans. Mais elle peut aussi être aggravée par différents facteurs, tels que :
- la pratique d’une activité spécifique nécessitant une forte sollicitation de l’épaule
- le tabagisme
- le diabète
- un défaut anatomique favorisant l’usure naturelle
De plus, la rupture de la coiffe des rotateurs est dite traumatique lorsqu’elle résulte d’une chute ou d’un effort intense (à partir de 50 ans). La douleur et l’impotence fonctionnelle sont maximales et peuvent irradier vers le thorax et le bras.
Elle est dite trophique si elle survient après un geste de la vie courante (après 65 ans). Le patient ne ressent pas forcément de douleur mais une impotence fonctionnelle apparait.
DIAGNOSTIC

Examen clinique
Le professionnel de santé examine le patient, notamment sur la mobilité de l’articulation tout en le questionnant sur un éventuel traumatisme et présence ou non de douleur.
Examens complémentaires
Afin de confirmer le diagnostic, une IRM peut être réalisée, complétée par une radiographie (visualisation de la tête de l’humérus et l’acromion) et une échographie (observation des tendons).
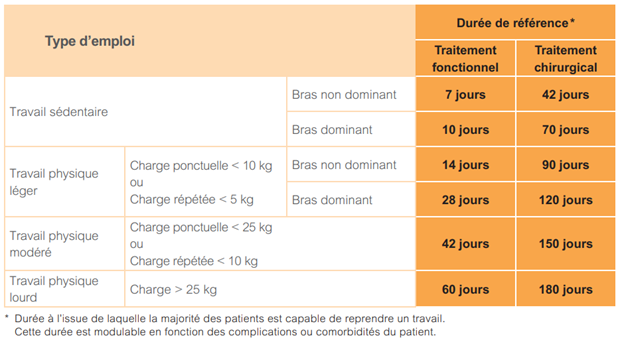
COMBIEN DE TEMPS DURE L’ARRÊT MALADIE ?
La consultation de la médecine du travail est recommandée afin de vérifier que le patient puisse reprendre sereinement son activité professionnelle. La pathologie touchant une articulation souvent sollicitée, un aménagement temporaire du poste de travail peut être demandé, voir dans certains cas, une réorientation professionnelle.
QUELS SONT LES TRAITEMENTS ?
TRAITEMENT CHIRURGICAL

La chirurgie de coiffe varie selon le tendon concerné et si la rupture est partielle ou totale.
En effet, pour la rupture partielle, la chirurgie consiste en une suture pour réparer le tendon abimé et éviter ainsi la rupture totale.
Dans le cas d’une rupture totale, la chirurgie consiste en la réinsertion des tendons rompus et une possible acromioplastie. L’intervention nécessite une anesthésie générale et une hospitalisation d’environ 1 semaine.
TRAITEMENT POST-CHIRURGICAL
En post-opératoire, le bras est placé en abduction/rotation selon protocole avant un retour progressif en coude au corps à l’aide d’une attelle, durant 4 à 6 semaines.
Il convient d’immobiliser le tendon opéré afin de favoriser la cicatrisation. De manière générale, suivant le tendon touché, l’immobilisation est conseillée :
| Sous-scapulaire, en Rotation interne |
| Sus-épineux en Abduction |
| Sous-épineux et/ou le petit rond, en Rotation externe |
Pour toutes ces immobilisations, des solutions orthopédiques existents, telles que la gamme de gilet d’épaule avec coussin d’abduction DonJoy : ULTRASLING® PRO DonJoy®.

Le protocole post-opératoire est sous la responsabilité du Chirurgien, qui décide selon l’état des tendons, la solidité de l’opération effectuée et ses habitudes post-interventionnelles :
- l’angulation de l’immobilisation souhaitée (ABD : 15°-45°–60°/ RotExt: 15 –30°)
- la durée de l’immobilisation : en général 4 à 6 semaines. Parfois, en paliers pour retour vers la position anatomique
REEDUCATION

Une fois la période d’immobilisation terminée, celle de la rééducation commence, notamment par de la kinésithérapie. Des exercices d’assouplissement de l’épaule et de renforcement musculaire pourront être proposés, afin de retrouver une amplitude et une stabilisation articulaire. Ces exercices peuvent être faits seul, à l’aide d’une attelle motorisée permettant le mouvement passif continu (CPM) ou assistés par un professionnel de santé. D’autres techniques permettent d’accélérer la récupération, telles que l’électrostimulation.

Les exercices d’auto-rééducation ne doivent jamais être douloureux, et sont réalisés à partir des indications du professionnel de santé :
- LE MOUVEMENT DU PENDULE : debout tenu par le bras sain à une table, laisser pendre dans le vide le bras affecté. Le bras relâché, effectuer des petits cercles dans le sens des aiguilles d’une montre puis inversé, en augmentant progressivement la taille des cercles.
- MAIN REPOUSSEE : Ecarter doucement la main du corps en rotation et non en abduction.
- ETIREMENT : Etirer et tourner la tête doucement vers l’épaule saine. Cet exercice peut être réalisé en portant l’attelle d’immobilisation.
- BALLE EN MOUSSE : Prendre une balle en main via le bras affecté et la presser par intermittence. Cet exercice peut être réalisé en portant l’attelle d’immobilisation.
REPRISE D’ACTIVITE
La reprise d’activité peut être faite à partir de 3 mois après la rééducation; voire 6 mois dans certains cas. L’avis médical est obligatoire avant toute reprise d’activité : toute reprise prématurée peut entrainer des complications.
Un strapping peut avoir un effet proprioceptif de l’épaule pour reprendre une activité en douceur.
COMMENT CHOISIR LE BON DISPOSITIF MEDICAL ?
CONCLUSION
Ce qu’il faut retenir :
- La rupture de la coiffe des rotateurs touche principalement les personnes de plus de 50 ans
- Les signes sont la douleur et/ou la perte de mobilité
- La chirurgie est incontournable dans le traitement de la pathologie
La douleur est un signe qu’il ne faut pas négliger. Si cette dernière est prononcée et/ou perdure trop longtemps, il est conseillé de consulter un professionnel de santé.
Pour plus d’informations sur les solutions thérapeutiques proposées, cliquez ICI.

Abonnez-vous à notre chaîne LinkedIn dédiée uniquement aux professionnels de santé sur laquelle vous retrouverez toute notre actualité hebdomadaire liée à notre domaine !
Auteur : DJO FRANCE – juin 2021
Sources : Chirurgie Orthopédique Paris, Ameli.fr